Anticonceptivos Hormonales o Cómo Desactivar tu Sistema Hormonal. Guía Completa
Esta es sin duda, una de las cuestiones más comunes. El uso de anticonceptivos hormonales va más allá de evitar un embarazo, la razón de su existencia. Se usa para un sinfín de problemas menstruales, desequilibrios, acné, amenorreas, dismenorreas… y se usa realmente como parche en la mayoría de los casos porque, no me cansaré de decirlo:
Los anticonceptivos hormonales no curan ni regulan, desactivan el sistema hormonal.
Me encantaría que todas las mujeres desearan abordar sus problemas hormonales desde la causa origen, de hecho cambié toda mi vida profesional de la noche a la mañana para dedicarme a ello, pero entiendo que no siempre será así y que a veces buscamos soluciones más rápidas. Así que espero que encuentres en esta guía la suficiente información como para poder elegir con conocimiento. Y recuerda que, decidas lo que decidas, estará bien, porque será tu decisión.
Tipos de Anticonceptivos Hormonales
Decidir qué método anticonceptivo usar, es una decisión muy personal. Tampoco se trata únicamente de preferencias, porque no todos son iguales ni todos nos sientan igual a todas.
Los anticonceptivos hormonales, administran hormonas sintéticas a tu sistema que impactan en cada sistema y cada célula de tu cuerpo. Desde el momento en el que comienzas a administrar estas hormonas sintéticas, estás desactivando temporalmente tu sistema hormonal. Hagamos un repaso a todas las opciones que actualmente tenemos disponibles para ponernos en pause:
- Píldora anticonceptiva.
- Píldora de progestágeno solo (mini píldora).
- NuvaRing Anillo vaginal.
- Parche Anticonceptivo Evra.
- Implante Anticonceptivo Subdérmico. Implanon
- Inyección Anticonceptiva. Depo-Provera.
- Dispositivos Intrauterinos. DIU hormonal. Mirena y Skyla.
Puedes hacer clic en el enlace a cada uno de ellos, para facilitar tu búsqueda o lectura.
1. La píldora anticonceptiva
Normalmente, cuando hablamos de «píldora» nos referimos a la píldora combinada, que contiene estrógeno (etinilestradiol) y progestina. Es importante tener en cuenta que actualmente hay tres tipos de píldoras anticonceptivas:
- Combinadas [estrógeno + progestina].
- Solo con progestina (también llamada mini píldora).
- Píldora de uso continuo o prolongado.
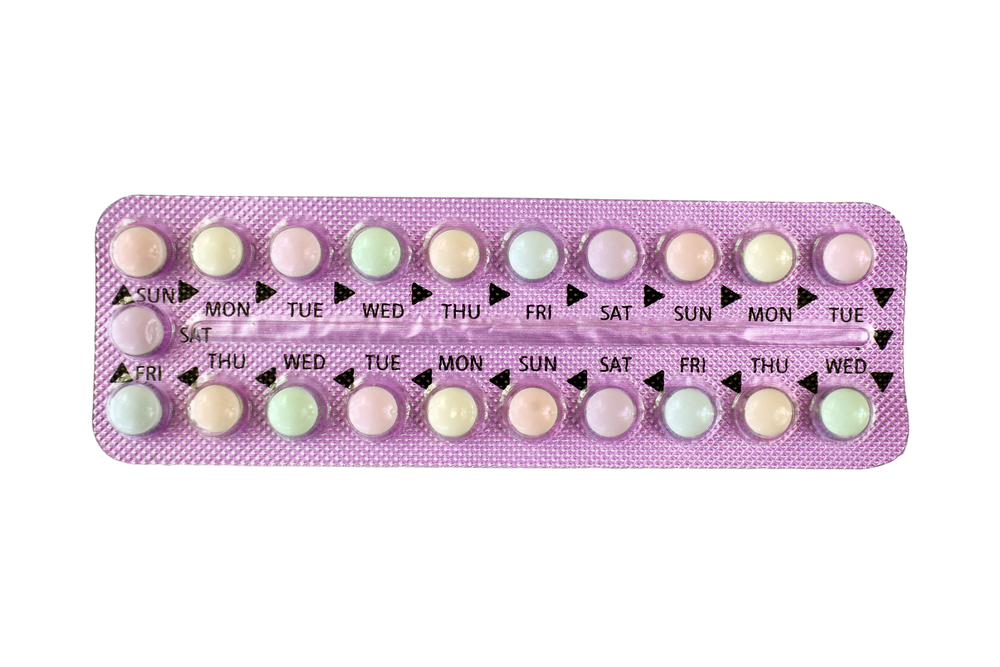 Ninguna de las hormonas de la píldora son como las tuyas. La progestina por ejemplo, es una versión sintética estructuralmente diferente a la progesterona, que no tiene ni por asomo los beneficios de tu hormona natural producida por los ovarios. Todas las píldoras combinadas son iguales y, únicamente varían en cantidad y ritmo de estrógeno y de progestina
Ninguna de las hormonas de la píldora son como las tuyas. La progestina por ejemplo, es una versión sintética estructuralmente diferente a la progesterona, que no tiene ni por asomo los beneficios de tu hormona natural producida por los ovarios. Todas las píldoras combinadas son iguales y, únicamente varían en cantidad y ritmo de estrógeno y de progestina
En un blíster nos encontramos con 28 pastillas, divididas entre píldoras activas y píldoras placebo, según la marca que usemos. El sangrado se produce durante los días placebo.
El sangrado provocado por la píldora, no es un periodo menstrual. Es un sangrado inducido que conocemos como «sangrado por deprivación», o por abstinencia del medicamento.
También podemos encontrar píldoras sin placebo. De hecho, el sangrado no tiene por qué ser mensual. ¿Recuerdas eso que siempre se ha dicho de que era malo no tener días placebo? pues no, el sangrado puede ser cada 28, cada 56 o cada cuantos días queramos. No existe razón médica para sangrar mensualmente mientras consumimos anticonceptivos hormonales.
La idea del sangrado menstrual surgió en la década de los 50, cuando los anticonceptivos aún no eran legales. Se prescribía bajo la tapadera de «regular menstruaciones» y «paliar trastornos». Poco después de la introducción de las primeras píldoras, surgieron algunos efectos secundarios desagradables y potencialmente mortales, que se debieron a las altas dosis de hormonas. Aunque ahora tenemos píldoras más modernas, no se han podido mitigar los efectos secundarios. Así que por favor, antes de decidir tomarla, infórmate de los efectos.
¿Qué son las píldoras a baja dosis?
La dosis baja se refiere a las píldoras que contienen menos de 50 microgramos de etinilestradiol, que es común entre las píldoras modernas recetadas. Es importante comprender que, si bien las nuevas generaciones de píldoras tienen un estrógeno más bajo en comparación con las formulaciones originales, todavía son suficientes hormonas para alterar las hormonas cerebrales.
Cómo funciona la píldora
La píldora funciona apagando literalmente la señal del cerebro a los ovarios, alterando la función natural del sistema reproductivo, lo cual evita la ovulación. Algo que pocas veces nos explican, ¿acaso no es interesante saberlo?
Beneficios de la píldora
La píldora tiene una alta tasa de eficacia en la prevención del embarazo. Los siguientes son otros beneficios asociados con el uso de píldoras anticonceptivas:
-
- Disminuye la cantidad de pérdida de sangre, lo que puede reducir la anemia.
- Longitud disminuida de una hemorragia
- Disminución del dolor con sangrado (dismenorrea)
- Disminución del riesgo de cáncer de ovario.
- Disminución del riesgo de cáncer de endometrio
- Capacidad para dejar de tener un período
- Brotes de acné disminuidos (en algunas mujeres)
- Disminución de la aparición de quistes ováricos (algunas mujeres experimentan un aumento)
- Puede ayudar en el manejo de la endometriosis.
- Ayuda a algunas mujeres con migrañas menstruales (algunas empeoran)
- Tú decides cuándo sangras
- Suprime los andrógenos, que pueden ser útiles para el manejo de síntomas en SOP
- Prevenir el crecimiento no deseado del cabello
Efectos secundarios de las píldoras anticonceptivas
Es importante tener en cuenta que algunos de estos problemas enumerados a continuación también acompañan a otras formas de anticoncepción hormonal.
-
- Tienes que recordar tomarlo diariamente
- No protege contra las ETS
- Se asocia con cambios de humor adversos.
- Puede conducir a deficiencias de nutrientes.
- Se relaciona con mayor riesgo de depresión y ansiedad.
- Aumenta el riesgo de desarrollar ciertas enfermedades autoinmunes.
- Puede provocar coágulos de sangre, derrames cerebrales y ataques cardíacos.
- Mayor riesgo de cáncer de hígado.
- Mayor riesgo de cáncer de mama.
- Cambia la estructura y la química de tu cerebro.
- Puedes perder tu libido, experimentar sequedad vaginal y tener dolor con las relaciones.
- Puede empeorar el acné y causar melasma (hiperpigmentación de la piel).
- Altera la salud suprarrenal.
- Puede afectar la función tiroidea
- Causa intestino permeable y disbiosis intestinal
- Puede aumentar su riesgo de enfermedad de la vesícula biliar.
- Puede ser realmente difícil lidiar con el síndrome pospíldora.
- Aumento de la presión arterial, el colesterol y el riesgo de diabetes.
- Mayor riesgo de sobrecrecimiento de levadura en la boca, intestino y vagina.
Súper Mitos de la Píldora
- Regula tu ciclo. No, apaga tu sistema reproductivo evitando que tu cerebro y tus ovarios hablen.
- Arregla tu período. Esto es confuso porque sangras menos y tienes menos calambres, por lo que aparentemente parece una solución … hasta que dejas de tomarla. Mientras tomas la píldora, no tienes regla. Esa es la solución. Se eliminó tu período.
Efectividad Prevención de embarazo: 99%
2. Píldora de progestágeno solo (mini píldora)
La mini píldora se diferencia del anticonceptivo combinado porque contiene solo progestina (mientras que las píldoras combinadas contienen progestina y estrógeno). Todas las píldoras son activas, no hay placebo. Por lo general, a las mujeres se les receta la mini píldora si padecen alguna afección médica subyacente que suponga que tomar estrógenos sea peligroso, por ejemplo en aquellas con alto riesgo de accidente cerebrovascular.
Muchas mujeres optan por la mini píldora para evitar algunos de los efectos secundarios asociados con las píldoras anticonceptivas combinadas.
Cómo funciona
Por el contrario que la píldora combinada, la función principal de la minipíldora no es inhibir la ovulación. Se estima que aproximadamente la mitad o más de las mujeres ovulan mientras usan anticonceptivos de progestágeno solo. La minipíldora funciona reduciendo el grosor del revestimiento uterino y alterando el moco cervical, lo espesa, para evitar que los espermatozoides viajen al óvulo. La minipíldora tiene igualmente muchos de los mismos efectos secundarios que la combinada porque las progestinas también causan efectos. Cuenta Lara Briden en su libro «Cómo mejorar tu ciclo menstrual» que la primera píldora que se probó en 1956 fue solo de progestina y que, tenía tantos efectos secundarios que le agregaron estrógeno para hacerla más «tolerable».
La minipíldora inhibe la ovulación involuntariamente en la mayoría de los ciclos.
Efectividad Prevención de embarazo: 91-99%
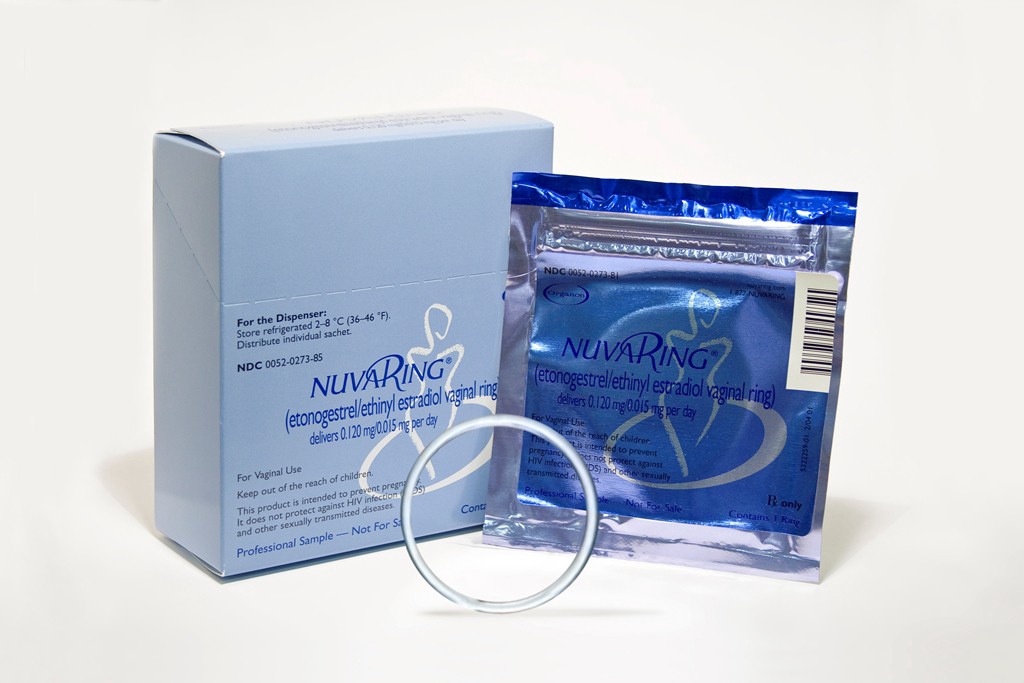
3. NuvaRing Anillo Vaginal
Muchas chicas creen que el anillo es mejor, porque no se ingiere. La realidad es que es similar a la píldora combinada, ya que contiene y libera estrógeno y progestina. Es un anillo pequeño que se inserta en la vagina durante tres semanas y luego se retira durante una semana. Al igual que la píldora y la mayoría de los métodos hormonales, funciona por inhibición de la ovulación.
Se lanzó allá por el año 2001, como un método más cómodo y sencillo y, supuestamente, más seguro. Hoy sabemos que el riesgo de coágulo sanguíneo es incluso mayor que el de la píldora, porque el etinilestradiol va directamente a la sangre sin pasar por el hígado. Un riesgo encubierto por el fabricante que posteriormente ha sido objeto de varios procesos judiciales.
Posibles efectos adversos
-
- Irritación vaginal, picazón, secreción
- Infecciones vaginales
- Dolor de cabeza
- Náuseas vómitos
- Dolores de estómago, calambres abdominales.
- Hinchazón
- Fatiga
- Mareos
- Dolor en los senos, hinchazón, sensibilidad
- Aumento de peso
- Cambios en el apetito
- Ansiedad, nerviosismo
- Pérdida de cabello en la cabeza.
- Aumento del crecimiento del vello en el cuerpo.
- Hiperpigmentación de la piel (melasma)
- Sangrado irregular
- Pérdida de libido
Efectividad Prevención de embarazo: 91%
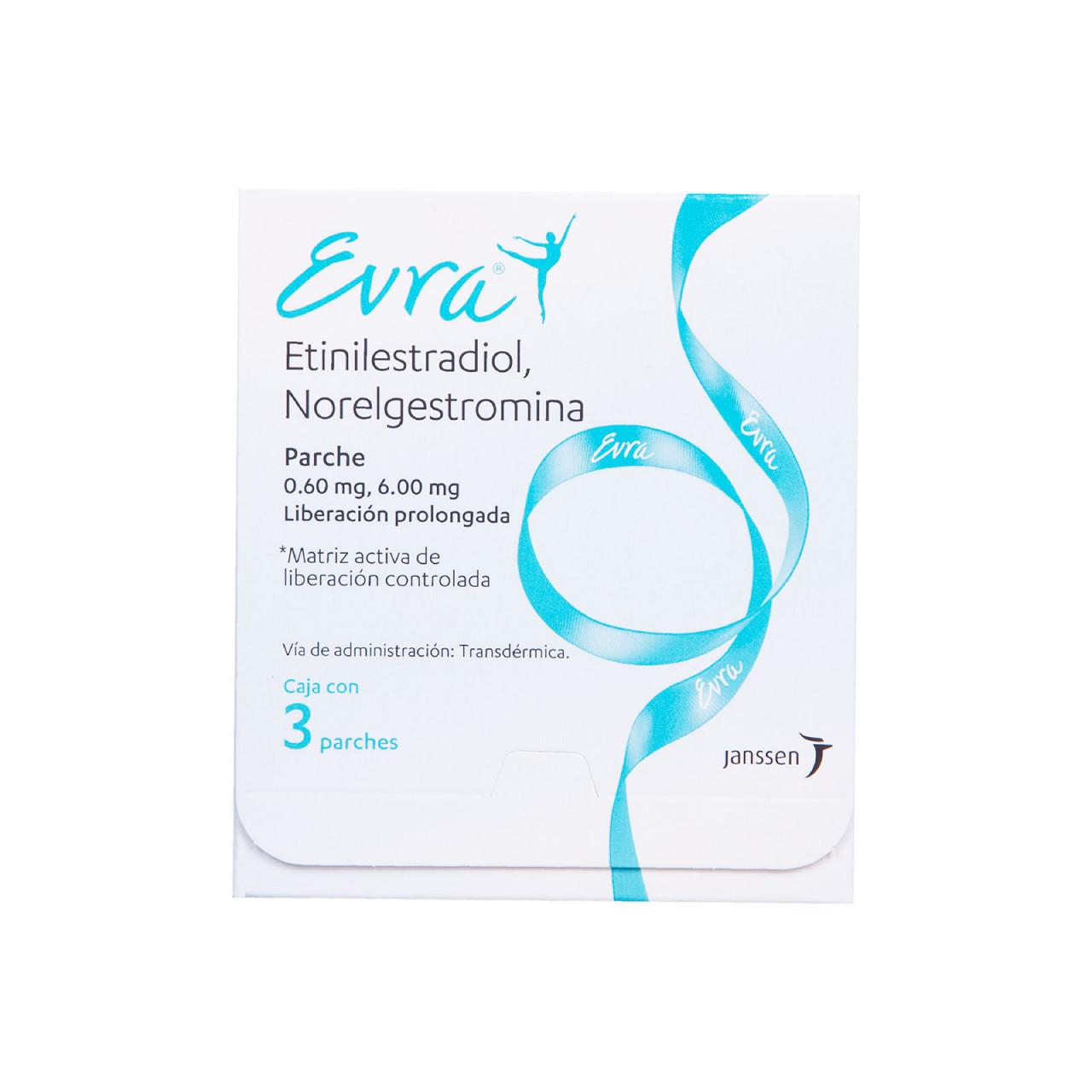
4. Parche Anticonceptivo Evra
El parche transdérmico se coloca en el abdomen, el culete, la parte superior del brazo o la espalda. Al igual que la píldora combinada, libera estrógeno y progestina. El parche debe cambiarse semanalmente y usarse durante tres semanas consecutivas. Luego, se debe quitar una semana del parche. Una vez que termina la semana, se debe aplicar un nuevo parche y repetir el ciclo.
Funciona del mismo modo, inhibiendo la ovulación. Al igual que NuvaRing, implica un mayor riesgo de coágulos en comparación con la píldora.
Posibles efectos adversos
-
- Coágulos, infarto de miocardio, accidente cerebrovascular
- Cáncer de hígado
- Enfermedad de la vesícula
- Alta presión sanguínea
- Sangrado anormal
- Dolor o sensibilidad en los senos
- Dolores de cabeza, migrañas
- Dolor abdominal
- Calambres uterinos
- Aumento de peso
- Irritación de la piel
- Náuseas y vómitos
- Acné
- Espasmos musculares
- Fatiga
- Mareos
- Diarrea y cambios en la digestión.
- Infecciones vaginales o cambios en el flujo
- Retención de líquidos
- Cambios de humor
Efectividad Prevención de embarazo: 91%
5. Implantes Anticonceptivos
Los implantes son otro tipo de anticonceptivos de solo progestina. El implante es una pequeña varilla insertada en la parte superior del brazo, justo debajo de la piel, que libera progestina.
Al liberar progestina, el implante evita la ovulación y espesa el moco cervical para que el esperma no pueda llegar a los óvulos. Los implantes también tienen una larga vida útil, que dura hasta cuatro años.
Los métodos de progestina sola, habitualmente causan sangrados irregulares.
Al igual que la minipíldora inhibe la ovulación involuntariamente en la mayoría de los ciclos

Posibles efectos adversos
-
- Moratones, dolor, hinchazón donde se insertó el implante
- Infección en el sitio de inserción.
- Eritema o enrojecimiento
- Efectos secundarios sistémicos
- Dolores de cabeza
- Periodos más largos, más cortos o faltantes
- Cambios en los senos o dolor en los senos.
- Aumento de peso
- Acné
- Cambios exagerados en el estado de ánimo
- Dolor abdominal
- Náuseas
Efectividad Prevención de embarazo: 99%
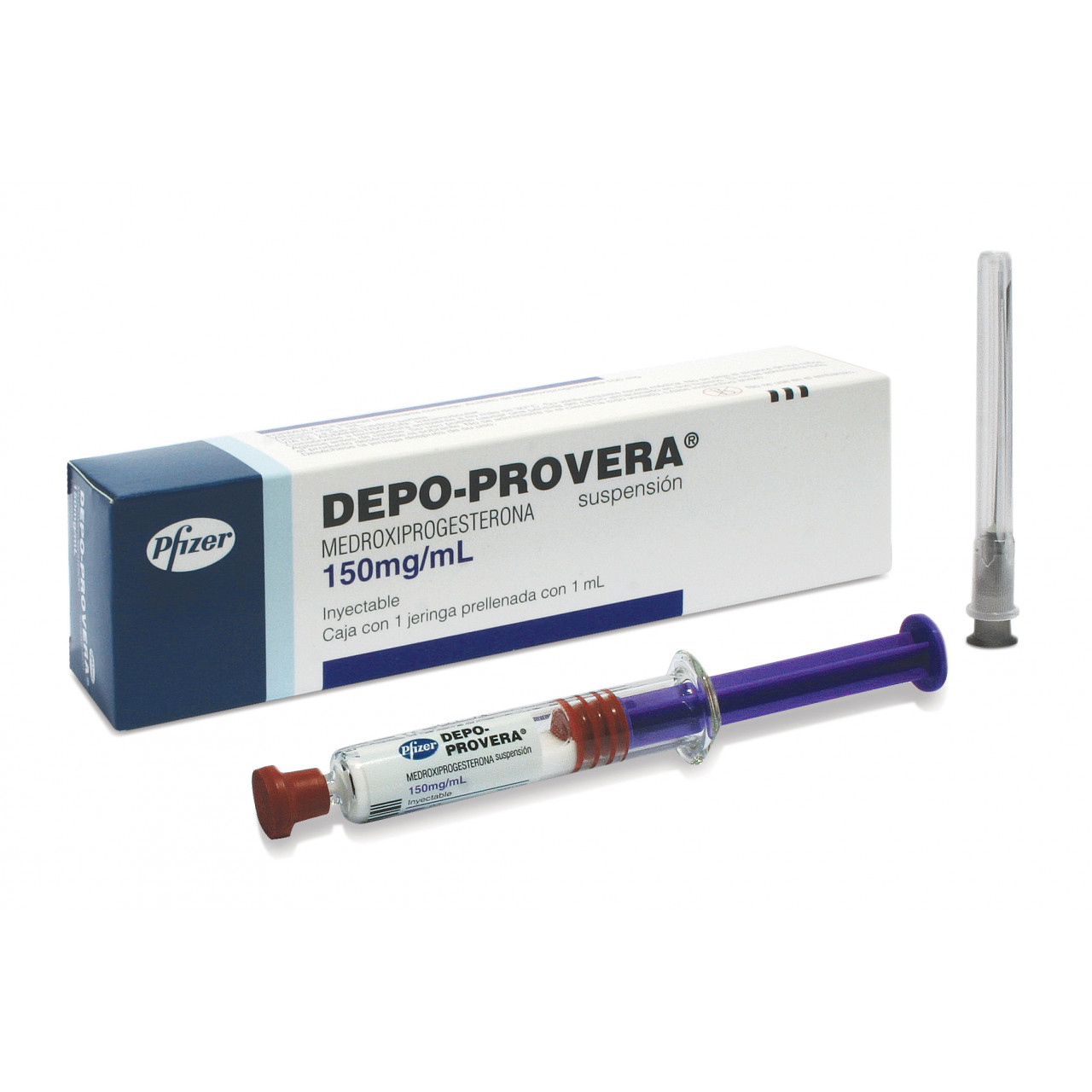
6. Inyección Anticonceptiva. Depo-Provera
Se trata de una inyección administrada cada 3 meses, que ofrece una dosis alta de la progestina Medroxiprogesterona, la cual suprime totalmente el estrógeno y la progesterona. La deficiencia hormonal que se produce puede causar efectos secundarios tales como aumento de peso sin fin, pérdida ósea temporal y se asocia con mayor riesgo de cáncer de mama.
Posibles efectos adversos
-
- Sangrado irregular, sangrado continuo
- Dolor de cabeza
- Aumento de peso
- Cambios de humor
- Mareos
- Hinchazón
- Pérdida de la libido
- Pérdida ósea
Efectividad Prevención de embarazo: 94%
7. Dispositivos Intrauterinos (DIU Hormonal)
Los DIU son dispositivos pequeños en forma de T que se insertan en el útero por un médico. Estos dispositivos liberan una pequeña cantidad de progestina directamente en el útero. Al igual que los demás métodos de progestina sola, reducen el grosor del revestimiento uterino y alteran el moco cervical. También inhiben la ovulación, aunque no tan a menudo como los anteriores. Aproximadamente en el 85% de los ciclos durante el primer año y sólo 15% después del primer año.
Es quizás el menos dañino de todos los anticonceptivos hormonales, ya que permite cierta ovulación y ciclos naturales, aún así no queda libre de efectos. Se ha relacionado con depresión y puede reducir la capacidad de enfrentar el estrés.
Posee la ventaja de reducir el flujo menstrual en un 90%, de tal forma que es válido para tratar problemas graves relacionados con el periodo como la adenomiosis o endometriosis. Mirena es el único que suprime el sangrado y permite la ovulación y las hormonas.
En comparación con las píldoras y los implantes, el DIU hormonal administra una dosis más baja de medicamento anticonceptivo. El nivel sanguíneo de levonorgestrel en usuarios de Mirena es aproximadamente una décima parte de los usuarios de píldoras.
Con la mayoría de los anticonceptivos hormonales tienes sangrado pero no tienes ciclo. Con un DIU tienes ciclo pero no sangras. Lara Briden
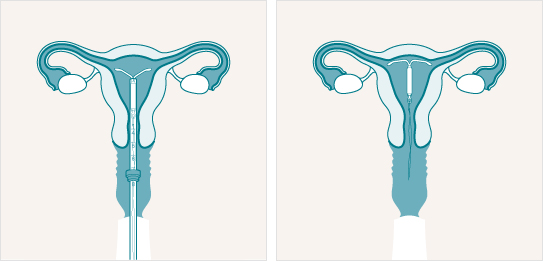
Posibles efectos adversos
-
- El DIU hormonal libera el anticonceptivo levonorgestrel, que no es progesterona. Los efectos sistémicos del levonorgestrel incluyen acné, pérdida de cabello, hirsutismo, depresión, ansiedad, dolores de cabeza, dolor en los senos, infecciones por hongos y aumento de peso.
- En el 5% de usuarias puede causar quistes ováricos.
- Daña el microbioma vaginal y aumenta el riesgo de infecciones por hongos y vaginosis bacteriana.
- Suprime la ovulación algunas veces.
- Puede causar sangrado irregular y manchas durante los primeros tres a seis meses de uso.
- Lleva un pequeño riesgo de perforación uterina, lo que podría conducir a una cirugía.
Efectividad Prevención de embarazo: 99%
Conclusiones
Como verás, existen hoy en día múltiples opciones anticonceptivas. En este post he querido enumerar y resumir cada una de las opciones hormonales, porque considero que es vital que comprendas y tengas toda la información antes de tomar la decisión de comenzar a tomar la píldora o de usar cualquier otro método hormonal. Vas a interferir en un proceso natural y saludable, que es tu ciclo menstrual, con todos los efectos que ello conlleva. No te pido que te enamores de tu ciclo hoy mismo, pero sí que indagues y leas, porque estamos usando la píldora literalmente para casi todo. Cualquier desequilibrio es motivo de receta y no debería ser así.
Todo desequilibrio tiene un origen, una causa, ¿qué tal si intentamos encontrarla y tratarla para sanar?
Mi programa está diseñado para acompañarte y guiarte a recuperar tu equilibrio. Haz clic aquí para más info.
Tu Ciclo es Tuyo, no lo olvides.
Bibliografía
Oral Contraceptive Pills
Danielle B. Cooper; Heba Mahdy.
History of Oral Contraception
Marc Dhont 1
Association of Hormonal Contraception With Depression
Charlotte Wessel Skovlund, MSc1; Lina Steinrud Mørch, PhD1; Lars Vedel Kessing, MD, DMSc2; et al
Beyond the Pill. Dra. Jolene Brighten.
Cómo mejorar tu ciclo menstrual. Dra. Lara Briden
Más casos de daños por el medicamento que lleva el anticonceptivo NuvaRing
Por Miguel Jara
ACOG Practice Bulletin No. 110: noncontraceptive uses of hormonal contraceptives. By, PubMed.gov
Contraception in women over 40 years of age. By, Allen RH, Cwiak CA, Kaunitz AM.
Co-administration of St. John’s wort and hormonal contraceptives: a systematic review. By, Berry-Bibee EN, Kim MJ, Tepper NK, Riley HE, and Curtis KM.
Ovarian follicular dynamics during conventional vs. continuous oral contraceptive use. By, Birtch RL, Olatunbosun OA, Pierson RA.
Oral contraceptives for functional ovarian cysts. By, Grimes DA, Jones LB, Lopez LM, and Schulz KF.
Prescription requirements and over-the-counter access to oral contraceptives: a global review. By, Grindlay K, Burns B, and Grossman D.
Does the Progestogen Used in Combined Hormonal Contraception Affect Venous Thrombosis Risk? By, Han L and Jensen JT.
Mortality among contraceptive pill users: cohort evidence from Royal College of General Practitioners’ Oral Contraception Study. By, Hannaford PC, Iversen L, Macfarlane TV, Elliott AM, Angus V, and Lee AJ.










Retroenlace: Acné: el papel de la dieta occidental | Hormonas | ⭕️ Micicloesmio
Retroenlace: Tipos de SOP. Todas somos únicas | Sop | ⭕️ Micicloesmio
Maravillosa e interesante entrada.
Un tema que nos afecta a muchos, hombres y mujeres. Sobretodo a nosotras, cuando de pequeñas, sin conocimiento, nos aconsejan el mundo del Roacutan y la píldora, mejoramos en el acné y luego tras años queremos salir pero nos da miedo recaer e incluso tememos empeorar.
Muchísimas gracias.
Retroenlace: Cómo afectan los anticonceptivos hormonales al colesterol | ⭕️ Micicloesmio